
Las personas con diabetes no tienen un mayor riesgo de infección, pero una vez adquirida, sí que existe mayor riesgo de una peor evolución o de presentar complicaciones. Esto podría estar relacionado con la existencia de una inflamación de bajo grado que presentan las personas con diabetes, conocida como inflamación metabólica, que predispone a una liberación potenciada de citoquinas.
La COVID-19 es una tormenta de citoquinas, lo que está implicado en la peor evolución de los pacientes infectados, llegando a comportar un fallo multiorgánico. Algunas citoquinas promueven la inflamación, y otras la inhiben. De ahí que sea importante que hay aun equilibrio entre unas y otras.
Las citoquinas se fabrican por células del sistema inmune como linfocitos o macrófagos, pero también por otras células que están fuera del sistema inmune.
La inflamación metabólica que sufren las personas con diabetes, también afecta al sistema inmunitario, de forma que la combinación de la infección por coronavirus y diabetes puede llegar a desencadenar una respuesta inmunitaria alterada, agravando y empeorando la patología pulmonar.
¿Qué es la ECA2 y por qué es importante?
La ECA2 es una proteína enzimática que actúa acelerando la velocidad de una reacción química específica dentro de la célula. Se produce por varios tejidos corporales como el sistema nervioso central, el riñón y el pulmón.
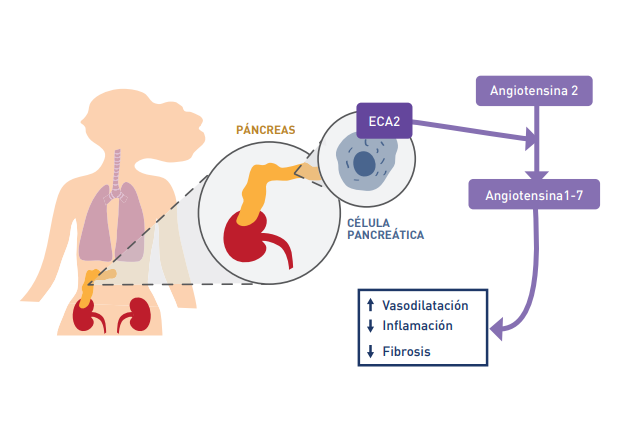
Esta enzima facilita la conversión de la angiotensina 2 (A-2) en angiotensina 1-7 (A-1-7) y contrarresta fisiológicamente un sistema hormonal que se conoce como sistema renina-angiotensina y que regula la presión sanguínea, el volumen extracelular y el balance de sodio y potasio; dentro de este sistema tiene un papel fundamental la angiotensina 2 (A-2).
El coronavirus SARS-CoV-2 interactúa con la célula humana a través de la enzima ECA2, que actúa como receptor del virus permitiéndole penetrar en las células. A su vez, el virus disminuye la expresión de esta enzima impidiendo que ejerza su actividad protectora en varios órganos (corazón, pulmón, riñón…).
¿Qué es la angiotensina 2 (A-2)?
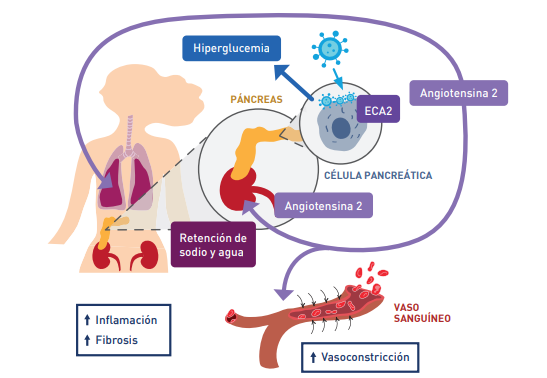
La angiotensina 2 (A-2) es una hormona muy activa, principalmente dentro del pulmón, pero también del corazón, riñón, músculo liso y vasos sanguíneos. Actúa causando vasoconstricción sobre las ramificaciones arteriales pequeñas, retención de sodio y reabsorción de agua, dando como resultado un aumento del volumen sanguíneo y, por lo tanto, de la presión arterial; también produce inflamación y fibrosis.
En relación con la ECA 2, La ECA2 degrada la angiotensina 2 (A-2) en angiotensina 1-7 (A-1-7), que tiene funciones opuestas a la A-2, es vasodilatadora, reduce la inflamación y la
fibrosis. Cuando la ECA2 degrada la A-2 atenúa sus efectos, pero si la ECA2 está comprometida por efecto del coronavirus, tendremos concentraciones nocivas de angiotensina 2 que pueden contribuir al mal funcionamiento de diversos órganos, y también tendremos pérdida del efecto protector de la angiotensina 1-7 (A-1-7).
El páncreas produce ECA2, por lo que el coronavirus puede ingresar en las células beta pancreáticas que producen la insulina y conducir a una hiperglucemia aguda e incluso a la aparición de diabetes transitoria.
¿Qué hacer si tienes diabetes y presentas síntomas compatibles con la COVID-19?
Si tienes algunos síntomas como:
- Fiebre
- Tos
- Malestar abdominal
- Sibilancias (pitos en los óidos)
- Dificultad para respirar
- Pérdida del gusto
- Pérdida del olfato
Si crees que has podido estar expuesto al coronavirus, has de contactar con un profesional de la salud llamando a los teléfonos habilitados. Recuerda comunicar que tienes diabetes, además de explicar los síntomas que presentas, y podrán aconsejarte si necesitas modificar el tratamiento o si has de desplazarte a un centro sanitario.
En algunos casos podremos ir al centro de salud. Estos casos son:
- Si no hemos conseguido contactar por teléfono
- Si tienes dificultad para respirar o sibilancias
- Si vomitas de forma repetida
- Si tienes glucemia alta (>250ml) durante más de 24 horas
- Si tienes cetonemia o cetonuria positivas o síntomas indicativos de una cetoacidosis diabética (glucemia elevada junto con náuseas, vómitos o dolor abdominal)
¿Qué debe tener en cuenta si está infectado por SARS-CoV-2 y puede permanecer en el domicilio?
Para un correcto cuidado en caso de infección, podemos seguir las siguientes recomendaciones:
- Hidratarnos bien: Hidratarse bien mediante la ingesta de 1,5-2 litros de líquido al día
(¡sin calorías!) para prevenir la deshidratación. - Controlarnos la temperatura diariamente: Controlarse la temperatura diariamente y emplear antitérmicos del tipo paracetamol si tenemos fiebre.
- Continuar midiendo la glucosa en sangre: Si su tratamiento incluye autocontroles de glucemia capilar, debe continuar midiendo la glucosa en sangre al menos antes de desayuno, comida, cena y al acostarse.
- Seguir tomando los fármacos antidiabéticos habituales: Seguir tomando los fármacos antidiabéticos habituales salvo que esté tomando un glucosúrico (Empagliflozina, Dapagliflozina, Canagliflozina), que deberá suspenderlo, mientras se mantenga el cuadro infeccioso agudo, por riesgo de deshidratación, hipotensión o fallo renal.
- No suspender el tratamiento con insulina: El tratamiento con insulina nunca debe suspenderse, pero sí que puede ser necesario reducir la dosis para disminuir el riesgo de hipoglucemias si la ingesta de alimentos es menor por la inapetencia propia de la COVID-19. Lo mismo ocurre con la familia de las sulfonilureas (Gliclazida o Diamicron, Glimepirida, Glibenclamida).
En el caso específico de personas con diabetes tipo 1:
- Controlar los niveles de glucosa en sangre: Controlarse los niveles de glucosa en sangre al menos cada 4 horas mediante controles de glucemia capilar, monitorización tipo demanda (MFG) o monitorización continua de glucosa en tiempo real (MCG). Los niveles ideales de glucosa en sangre deben estar entre 110-180 mg/dl.
- Posible aumento de la dosis de insulina rápida: Es posible que sea necesario aumentar la dosis de insulina rápida, aproximadamente un 20% adicional a su factor de corrección habitual, o ser necesario administrarse dosis adicionales de insulina de acción rápida.
- Acudir a un centro sanitario si…: Tiene niveles de glucemia elevados junto con cuerpos cetónicos en sangre u orina también elevados.
¿Y si utilizo un sistema de monitorización continua? ¿Puedo seguir utilizándolo?
Si utilizamos un sistema de monitorización continua de glucosa debemos tener en cuenta que el paracetamol interfiere en la medición de glucemia capilar en algunos sensores, sobre todo en las horas inmediatas a su administración. Cuando se metaboliza paracetamol puede interferir con los sensores electroquímicos utilizados en los sistemas de monitorización continua, con lo que se genera una lectura falsamente elevada.
Por ello, si utilizamos estos sensores tenemos que vigilar con más cuidado los síntomas de hipoglucemia y actuar ante glucemias que no estén excesivamente bajas. Esta interferencia no afecta en algunos sistemas.
¿Quieres tener toda la información sobre diabetes y COVID-19 siempre a mano? Descárgatela de nuestra biblioteca online, donde encontrarás muchísimos recursos útiles sobre la diabetes y otros muchos aspectos relacionados.
















