
Las personas con diabetes necesitan realizarse mediciones de glucosa en sangre para conocer el estado en el que se encuentran, y de esta forma evitar posibles complicaciones derivadas de unos valores que estén por encima o por debajo de lo recomendado.
La forma tradicional de realizar estas mediciones es mediante un glucómetro. Para ello, necesitamos hacer un pinchazo en el dedo para obtener una pequeña gota de sangre que el glucómetro analizará y que nos indicará nuestra glucemia, que es el nivel de glucosa en sangre.
Como decimos, es el sistema más habitual y uno de los más fiables, pero como la diabetes es algo que de momento nos acompañará toda la vida, se busca encontrar la forma de mantenerla a raya causando el mínimo impacto en las personas que conviven con ella. Con este fin, se han desarrollado sistemas de medición de glucosa que no necesitan pinchazos ni muestras de sangre para informarnos de nuestra glucemia.
¿Cómo funciona la medición de glucosa sin pinchazos?
Antes de entrar en detalle, hay algunos conceptos que es interesante que repasemos para conocer las principales diferencias de este tipo de sistema respecto a otros sistemas de medición. Como decíamos en la introducción, la forma más habitual de realizar una medición de glucosa en sangre es: en primer lugar lavar y secar muy bien las manos, después introducir la tira reactiva en el medidor, realizar la punción y acercar el medidor para que absorba la gota de sangre. A los pocos segundo tendremos el resultado de nuestra glucosa en sangre.
Este sistema se ha mostrado mucho más fiable que el análisis de glucosa en orina debido a que este último requiere de una serie de condiciones más estrictas para que los resultados se consideren fiables, pero implica (sobre todo en la diabetes tipo 1) ser muy constante y realizar varias mediciones al día.
Los dos tipos de medición de glucosa más actuales se pueden dividir en los sistemas de monitorización continua y los sistemas de monitorización flash. En los continuos podemos ver en todo momento el valor de glucosa en la pantalla del receptor. En los flash deberemos de escanear (acercar el lector al sensor) para poder ver el valor de glucosa. Por tanto, ambos sistemas se caracterizan por ofrecer información de manera constante (con unos períodos de actualización de entre 1 y 5 minutos aprox.) y para esto, utilizan un método diferente de análisis que explicaremos a continuación.
Los sistemas de monitorización continua miden la glucosa que se encuentra en los tejidos: la glucosa intersticial. Por eso, al no realizar el análisis en sangre, no es necesario realizar el pinchazo para obtener el valor de glucosa.
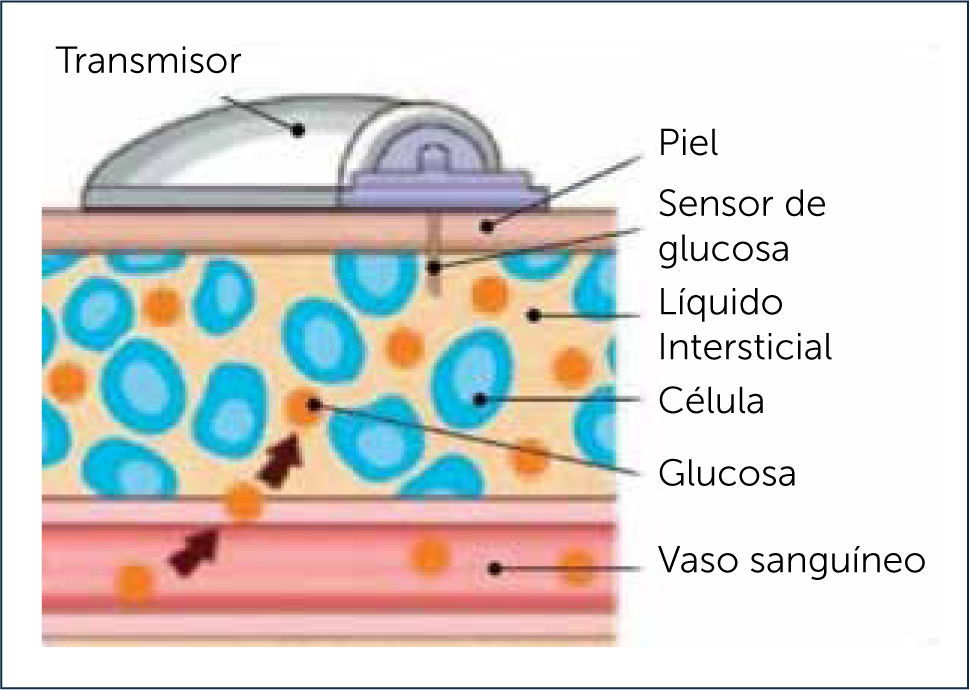
Para poder extraer datos del líquido intersticial es necesario colocar un filamento sensor que alcance a colocarse bajo la piel. Este sensor es el que está en contacto con el líquido intersticial, que se compone de varios elementos como aminoácidos, sales u hormonas entre otros. Una vez colocado el sensor, los datos se envían a un lector o un receptor que es el que ofrecerá la información de forma visual.
Una medición realizada a través de este sistema no siempre obtendrá datos que coincidan con los obtenidos mediante un análisis en sangre. Esto no significa que los datos obtenidos sean erróneos, sino que hay que tener en cuenta que estamos midiendo la glucosa en dos fluidos diferentes, en sangre y en líquido intersticial.
Entre ellos siempre habrá una diferencia natural en los valores de glucosa, especialmente durante los momentos de grandes cambios en la glucemia, en los que las diferencias se acentúan. Sin embargo, cuando el nivel de glucosa en sangre es estable durante un tiempo, estos valores se equilibran y son muy similares. Por eso, a la hora de interpretar los resultados de la monitorización continua de glucosa hay que tener en cuenta que puede mostrar un retraso temporal respecto a la medida en sangre.
¿Cómo se coloca y cuánto dura el sensor?
Ante todo, hay que hacer caso a las recomendaciones del fabricante y de nuestro profesional sanitario especialista. El sensor siempre ha de tener el filamento insertado bajo la piel, por lo que aunque a simple vista parezca una pegatina, tendremos que realizar una pequeña punción para colocarlo correctamente.
Suelen ir acompañados de un adhesivo para fijarlo a la piel de forma segura y que no se caiga con el movimiento o el roce, y las zonas más comunes para colocarlo son el abdomen, el brazo o las nalgas. Antes de insertarlo, tendremos que lavar bien la zona y dejar secar completamente.
En cuanto a la duración de los sensores, también puede variar en función del modelo y el fabricante. Actualmente, la vida útil de algunos modelos que encontramos en el mercado oscila entre los 6 y los 14 días, aunque en algunos casos y debido a la actividad física o el contacto con el agua, el adhesivo puede perder efectividad.
 También existe un sensor continuo implantable que tiene una duración de hasta 180 días. El sensor es una cápsula que se introduce en el brazo en una intervención ambulatoria.
También existe un sensor continuo implantable que tiene una duración de hasta 180 días. El sensor es una cápsula que se introduce en el brazo en una intervención ambulatoria.
Hay que tener en cuenta que son dispositivos frágiles, por lo que los golpes podrían dañarlos haciendo que tuviéramos que cambiarlos antes de tiempo o que las mediciones de glucosa sean menos precisas temporalmente. Esto se acentúa cuando son los más pequeños los que lo llevan, ya que son un poco más descuidados a la hora de jugar y desarrollar ciertas actividades.
¿Qué ventajas ofrece respecto a otros sistemas?
El tratamiento de la diabetes está orientado a mejorar la calidad de vida de aquellas personas que conviven con ella. Siempre insistimos en que todas las personas con diabetes pueden llevar una vida perfectamente normal, pero eso no significa que no deban adaptarse a una situación que implica ciertas rutinas y mucho control. Por eso, muchos de los esfuerzos de los investigadores van enfocados a mejorar su gestión y autocontrol.
En este sentido, los sistemas de medición sin pinchazo buscan eliminar los posibles contratiempos derivados de los sistemas de medición tradicionales, y proporcionar una mayor independencia a la hora de controlar la diabetes. Esto no significa que se deba prescindir de los controles capilares, ya que en algunos momentos determinados pueden resultar necesarios (en situaciones de una alta variabilidad glucémica, o para confirmar una hiper o hipoglucemia), pero sí hace que sea mucho más sencillo y menos invasivo realizar una medición.
Uno de los aspectos que hace que este tipo de sistemas de monitorización sean tan interesantes, es que nos ofrecen información sobre tendencias y no solo sobre la situación actual de nuestra glucemia. Al realizar mediciones cada pocos minutos, es muy sencillo comprobar si nuestro nivel de glucosa está subiendo o bajando. Esta información es muy útil a la hora de mejorar el control de la diabetes ya que nos ayuda en la toma de decisiones, pudiendo llegar a evitar posibles hiper o hipoglucemias.
Otro aspecto a destacar, es la posibilidad que ofrecen algunos dispositivos de programar alarmas en función del resultado de una medición o una tendencia determinada. Al llegar a un límite, que podemos establecer nosotros, el dispositivo nos avisaría si estamos muy altos o muy bajos. Esto es especialmente útil para evitar las temidas hipoglucemias nocturnas, haciendo uso de las alarmas predictivas, que nos avisan con antelación a la llegada a un episodio de hiper o hipoglucemia, y que facilitan por ejemplo la labor de aquellos padres cuyos pequeños conviven con la diabetes y proporcionarles un poco más de tranquilidad.
Como cualquier sistema o tratamiento, también presenta algunas desventajas que es importante conocer. La más habitual en los diferentes estudios realizados, ha sido la aparición de pequeñas molestias o irritaciones (eccema, eritema o edema) en la zona donde se coloca el sensor, pero que haya sido la más habitual no significa que se haya dado en muchos casos.
Es importante recordar la diferencia ya mencionada entre glucosa en sangre y glucosa en líquido intersticial, para no confundir diferencias de resultados entre ambas mediciones con un mal funcionamiento del sistema. En otros casos, y especialmente en personas con una baja adherencia al tratamiento, no se ha demostrado que el uso de este tipo de dispositivos haya mejorado el control metabólico si no se ha hecho un uso intensivo del sistema.
Financiación de los dispositivos de medición continua y flash
El tratamiento y el cuidado de la diabetes no es barato, a pesar de estar financiado por la Sanidad Pública que ayuda al pago de la insulina, fármacos y materiales para el autocontrol de la glucosa.
El 18 de septiembre de 2018, el Ministerio de Sanidad emitió una nota de prensa donde comunicó que los dispositivos tipo flash pasarían a estar subvencionados para aquellas personas con diabetes tipo 1 menores de 18 años. Esto fue un pequeño avance para que algunas personas pudieran optar por una alternativa a los sistemas tradicionales, y el primer paso para intentar conseguir que este tipo de subvenciones estuvieran al alcance de muchas más personas.
La subvención de estos sistemas estuvo destinada a mejorar la calidad de vida de un colectivo que debe ser especialmente protegido, como es el de los niños, con un sistema que puede hacer que disfruten de su infancia como es debido sin necesidad de pincharse más de 5 veces al día. Sin embargo, esto solo fue el primer paso para que esta financiación alcanzara a muchas más personas.
Desde noviembre de 2020, se aprobó la financiación de estos sistemas para aquellas personas que aunque no estuvieran diagnosticadas con diabetes tipo 1 o 2, sí fueran insulinodependientes por otras razones (diabetes monogénica, fibrosis quística, pancreopriva, hemocromatoris, etc.). Y finalmente, en 2021 se aprobó la financiación de sistemas de monitorización continua en tiempo real para adultos con diabetes tipo 1, una demanda que el colectivo venía solicitando desde hace mucho tiempo.
Es una excelente noticia que poco a poco se vaya democratizando el uso de estos sistemas, que ayudan a mejorar la calidad de vida de las personas con diabetes
En Soluciones para la Diabetes nos gusta tratar temas que hagan referencia a cualquier posible mejora en el tratamiento de la diabetes, y creemos que cualquier sistema o dispositivo que pueda mejorar su control y la forma de gestionarla es una buena noticia.
Si quieres ampliar más información puedes acceder a nuestra página sobre la Monitorización Continua de Glucosa.

















