El ejercicio físico constituye uno de los pilares fundamentales en el tratamiento de la diabetes, junto con la alimentación, el tratamiento farmacológico y la educación sanitaria.
El deporte es una actividad muy recomendable para todos, pero es especialmente útil para las personas con diabetes. Ahora bien, debe realizarse de forma controlada, prestando especial atención en los momentos de complicaciones o descontrol de la enfermedad.
El deporte es fundamental en el tratamiento integral de la diabetes, pero hay que estar prevenidos ante los posibles riesgos que pueda acarrear la práctica del ejercicio físico para tratar de evitarlos y, si se producen, solucionarlos con las menores repercusiones posibles.
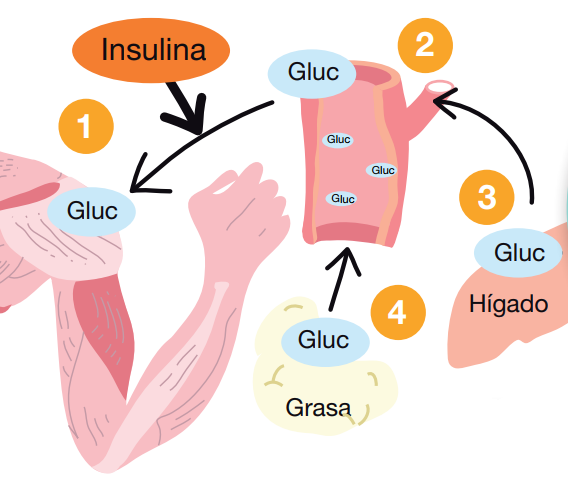
Es necesario controlar todos los factores que pueden influir sobre la glucemia (especialmente la dieta y la medicación) y adaptarlos a la actividad física que va a realizarse. De este modo, se puede reducir el riesgo de sufrir descompensaciones de la diabetes.
¿Qué ocurre mientras una persona con diabetes realiza ejercicio?
Durante la práctica del ejercicio físico se produce un aumento del consumo del combustible por parte del músculo. En los primeros 30 minutos, el músculo utiliza la glucosa de sus propios depósitos, pero cuando éstos se agotan tiene que consumir glucosa de la sangre. Consecuentemente, se establece un suministro continuo desde el hígado, que también produce glucosa, hasta la sangre y de la sangre al músculo. Si el ejercicio se prolonga y no existe más glucosa que utilizar, se obtiene combustible de las grasas.
¿Qué beneficios aporta el ejercicio a la persona con diabetes?
El ejercicio físico contribuye a mejorar la salud y a prevenir enfermedades. Estas ventajas son especialmente importantes para aquellas personas con diabetes. Así pues, la actividad física…
- Ayuda a mejorar el control de la diabetes.
- Favorece la pérdida de peso, debido al consumo de grasas por parte del músculo en actividad. Mejora la elasticidad muscular.
- Reduce la incidencia de enfermedades cardiovasculares.
- Proporciona una reducción de la dosis de insulina si la práctica deportiva es regular.
- Tiene evidentes beneficios psíquicos, haciendo que la persona se sienta mejor.
¿Qué ejercicios son los más recomendables?
Para saber si el ejercicio es el adecuado puede controlarse la intensidad midiendo nuestra frecuencia cardíaca. Lo idóneo es alcanzar el 60-70% de la frecuencia cardíaca máxima, calculada con la fórmula 220 menos la edad.

Otra forma sencilla sería andar lo suficientemente rápido como para que se pueda hablar, pero no se pueda cantar.

Caminar o correr de forma suave unos 30-40 minutos, al menos 3 días por semana, sin realizar cambios de ritmo bruscos, es uno de los ejercicios más recomendables para la mayoría de las personas con diabetes.
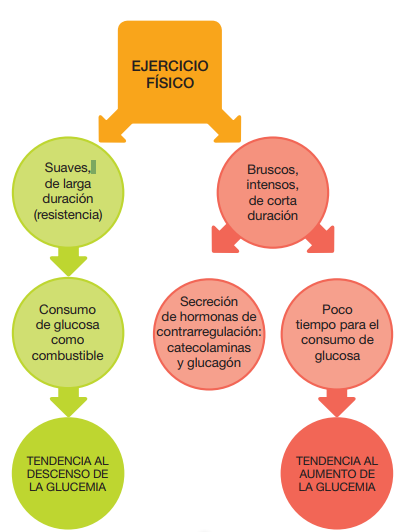
Los ejercicios que requieren de un esfuerzo sostenido utilizan preferentemente el metabolismo aeróbico. Estos ejercicios son más adecuados ya que no requieren un consumo brusco de energía (glucosa). Algunos ejemplos serían el atletismo, ciclismo, natación, fútbol, tenis, golf, montañismo, etc.
Sin embargo, los ejercicios de corta duración, como culturismo o pruebas de velocidad, ocasionan que el consumo de glucosa sea menor que la producción de insulina. Además, aumentan la secreción de hormonas de contrarregulación, como el glucagón o las catecolaminas, y provocan una mayor producción de glucosa por el hígado. Por tanto, este tipo de ejercicios tiende a producir un aumento de la glucemia.
Principales limitaciones para las personas con diabetes
Ante las siguientes situaciones, se recomienda pedir consejos específicos al especialista para poder practicar deporte:
- Enfermedades cardiovasculares.
- Lesiones en el sistema nervioso.
- Lesiones en los riñones.
- Diabetes descontrolada.
- Si no se tiene en cuenta la adaptación de los hidratos de carbono y/o la reducción de la insulina según la actividad propuesta.
Estrategias para evitar la hipoglucemia o la cetosis durante la práctica de deporte
1. Realizar autocontrol de glucemia media hora antes de la práctica deportiva.
Si es menor de 100 mg/dL: tomar un suplemento antes del ejercicio, como fruta, galletas o bebidas energéticas o posponer la práctica del ejercicio.
Si está entre 100 mg/dL – 150mg/dL: se puede realizar ejercicio sin riesgo, pero controlando siempre la glucemia.
2. Realizar autocontrol de cuerpos cetónicos si la glucosa es mayor de 250 mg/dL.
Si es mayor de 250 mg/dL: posponer el ejercicio y realizar autocontrol de cuerpos cetónicos.
- Si es negativo: puede realizar ejercicio.
- Si es positivo: se desaconseja el ejercicio.
Si la diabetes es descontrolada (mayor de 300 mg/dL o hay cuerpos cetónicos en sangre): administrar insulina rápida y esperar unas dos horas. Después volver a realizar autocontrol de glucemia y cuerpos cetónicos en sangre.
3. Disminuir la dosis de insulina antes del ejercicio físico, si es necesario.
4. Administrar la insulina en un lugar distinto al que se vaya a ejercitar.
Un ejemplo claro para identificar el lugar del cuerpo que se va a ejercitar es el muslo si se va a practicar running, de manera que se debe de evitar poner insulina en esa zona.
5. Evitar el ejercicio físico en el momento del pico máximo de acción de la insulina.
Un claro ejemplo es si la glucemia es normal y se inyecta una insulina rápida, se debe de evitar que el pico máximo de ejercicio sea en una o dos horas.
6. Tomar un suplemento de hidratos de carbono.
Se recomienda tomar hidratos de carbono durante el ejercicio si éste es prolongado (cada 30 – 45 minutos).
7. No olvidar que es esencial una buena hidratación.
8. Aumentar la ingesta de alimentos
Se ha de aumentar el consumo de alimentos tipo pasta o hidratos de carbono de absorción lenta, hasta las 24 horas después de la actividad, dependiendo de la duración e intensidad, para evitar la hipoglucemia tardía inducida por el ejercicio.
9. Aprender a reconocer las sensaciones del propio cuerpo ante las variaciones de la glucemia ocasionadas por el ejercicio.
¿Qué medidas deben tomarse para la práctica de determinados ejercicios?
Para intentar evitar las hipoglucemias y las hiperglucemias secundarias con la práctica del ejercicio físico, se recomienda realizar alguna de estas medidas:
- Ejercicios de larga duración (más de 2 horas): como caminar, jogging.
- Disminuir la insulina lenta.
- Disminuir la insulina rápida.
- Disminuir la dosis de insulina lenta antes de ir a dormir, después del ejercicio.
- Ingerir suplementos de hidratos de carbono durante el ejercicio.
Cada suplemento tiene que contener aproximadamente de 10 a 20 g de hidratos de carbono y consumirlo cada 30 – 45 min.
- Ejercicios de mediana duración (60 – 90 min.): como jugar un partido de tenis, de baloncesto o de fútbol.
- Control de la glucemia antes, durante y después del ejercicio.
- Ingerir un suplemento de 15 – 20 g de hidratos de carbono, si la glucemia es baja.
- No es necesario modificar previamente la dosis de la insulina para realizar este tipo de ejercicios.
- Ejercicios breves, pero con mucho esfuerzo: como carreras o culturismo.
- No hace falta ninguna medida en especial, a parte de los controles de glucemia antes y después del ejercicio. Es probable que la glucemia aumente al finalizar la actividad.
- Ejercicios con sesiones de larga duración, pero con actividad irregular e intermitente: como circuitos de jogging.
- Disminuir la dosis matinal de insulina lenta.
- Disminuir la insulina rápida antes de desayunar.
- No inyectar más insulina hasta finalizar la actividad.
- Es aconsejable ingerir pequeños suplementos (cada 2 horas) mejor que una comida copiosa.
- Realizar autocontrol de la glucemia cada 2 horas para prevenir hipoglucemia y tomar las medidas correctoras, si es el caso.
Aspectos importantes a recordar
- La práctica de ejercicio físico incrementa la tolerancia a la glucosa y produce una rápida y mejor utilización de ésta.
- La persona con diabetes tiene que conocer los posibles riesgos que puede ocasionar la práctica de determinados deportes para tratar de evitarlos, o si se producen, tomar las medidas adecuadas.
- Uno de los ejercicios más recomendables para las personas con diabetes es caminar regularmente.
- Los ejercicios y deportes que precisan un esfuerzo mantenido también son muy adecuados para las personas con diabetes, ya que no precisan de un consumo brusco de energía.
- Es importante adaptar la dieta y la medicación a la actividad física que va a realizarse.
- Es fundamental realizar con frecuencia autocontroles de glucemia (y cuerpos cetónicos en caso necesario) para adquirir experiencia sobre la respuesta de nuestro organismo al ejercicio físico y a las variaciones de la glucemia.
Ante cualquier duda consulte siempre con un profesional sanitario.
Si queréis más información sobre la diabetes podéis encontrar todas nuestras guías en la biblioteca de Soluciones para la diabetes.