Tratamiento de la diabetes
Aspectos esenciales de control
El tratamiento de la diabetes tiene como objetivo obtener un valor de hemoglobina lo más cercano posible a la normalidad sin renunciar a una vida confortable. En este sentido, entran en juego diversos factores, como la inyección de insulina, la dieta o la actividad física.
Dieta y diabetes
Para poder controlar la diabetes con éxito, es imprescindible poner en práctica ciertos hábitos de vida saludables entre los cuales la alimentación tiene un papel esencial. A continuación veremos algunos aspectos fundamentales de la alimentación para personas con diabetes.
- La dieta debe ser personalizada en función del tipo de diabetes, la edad, el peso, la actividad física y el tipo de tratamiento farmacológico.
- Tiene que ser una dieta sana y equilibrada basada en los principios de la dieta mediterránea.
- Es necesario restringir el consumo de hidratos de carbono de absorción rápida, el alcohol y las grasas de origen animal.
- Es importante respetar los horarios de las comidas y no saltarse ninguna ingesta.
Los nutrientes básicos
El organismo recibe gracias a la alimentación, los nutrientes, que son sustancias imprescindibles para su funcionamiento. Los nutrientes básicos son los hidratos de carbono (azúcares), grasas, proteínas, vitaminas, minerales y agua.
Los hidratos de carbono constituyen la fuente más importante de energía, y para que el organismo pueda utilizarlos, es necesaria la existencia de insulina, una hormona que se produce en el páncreas y que se segrega fundamentalmente cada vez que se ingieren alimentos.
En la diabetes, el defecto total o parcial de insulina puede alterar la nutrición de las células del organismo. Por este motivo, es preciso utilizar la medicación adecuada y alimentarse de forma saludable.
La alimentación recomendada a las personas con diabetes no difiere significativamente de la que debería seguir la población general. En definitiva, se basa en una reducción calórica global -en aquellas personas que lo necesitan por su sobrepeso- y un reparto equilibrado de los distintos nutrientes.
Características de la alimentación
La alimentación que precisa una persona depende de sus necesidades individuales, que se definen según peso, talla, sexo y actividad física. Debe recordarse que uno de los mejores recursos para lograr un adecuado control de los niveles de azúcar en la diabetes es conseguir y mantener una alimentación y peso adecuados.
Las líneas básicas en la alimentación de las personas con diabetes pueden resumirse en lo que se entiende por “dieta mediterránea”, y no difiere excesivamente de una dieta saludable para cualquier persona, exceptuando en el mayor control de las porciones o uso de los azúcares y edulcorantes.
Recomendaciones
- Comer varias veces al día, evitando ingestas copiosas.
- Restringir los azúcares de absorción rápida (azúcares refinados, zumos de fruta, pasteles, dulces, repostería en general) porque elevan de forma brusca los niveles de glucosa en sangre.
- Utilizar alimentos con hidratos de carbono de absorción lenta como legumbres, pasta italiana, pan, patatas, arroz, etc., ya que especialmente los dos primeros producen una elevación más suave de la glucosa en sangre.
- Utilizar alimentos ricos en fibra como las verduras, por el mismo motivo anterior.
- Limitar alimentos de origen animal, procurando además que el consumo de pescado supere al de carne.
- Reducir las grasas que están contenidas en embutidos, quesos, carnes en general, mantecas y margarinas.
- Limitar el consumo de huevos, especialmente en aquellas personas que tienen colesterol elevado.
- En personas adultas, considerar el consumo de cantidades moderadas de alcohol, especialmente en forma de vino (1-2 vasos diarios).
- Utilizar aceite de oliva, especialmente para cocinar.
Los alimentos de régimen y edulcorantes
Los alimentos denominados “de régimen” o productos dietéticos están elaborados de manera que la composición original se ha modificado para aumentar, disminuir o sustituir alguno de sus ingredientes. Por ejemplo, alimentos enriquecidos en fibra, con menor cantidad de grasas o sal, sin alcohol, con sacarina en lugar de azúcar, etc.
¿Debo utilizar edulcorantes?

Los productos dietéticos y edulcorantes, utilizados con moderación y juicio crítico, pueden incluirse en una alimentación saludable. La alimentación saludable debe contener un amplio abanico de sabores. Hay que tener en cuenta que el sabor dulce es gratificante y se asocia a todo tipo de celebraciones y fiestas (pastel de aniversario, de boda, Navidad, etc.), y su disfrute no debería ser prohibitivo para la persona con diabetes. No deben constituir la base de nuestra dieta, pero pueden ser los complementos de una alimentación saludable, por ejemplo:
- Alimentos enriquecidos en fibra (para aumentar la sensación de saciedad, regular el intestino, retardar la absorción del azúcar,…).
- Alimentos y bebidas “light” con edulcorantes sintéticos (sacarina, ciclamato, etc.) que permiten disfrutar del sabor dulce sin elevar la glucemia ni aportar calorías.
- Productos sin sal (como el pan sin sal u otros) que son
útiles en el control de la hipertensión.
Una característica de la mayoría de edulcorantes es que proporcionan mayor sensación de dulzor que el propio azúcar. Durante el embarazo es recomendable utilizarlos lo menos posible, optando por el aspartamo en primer lugar.
El abuso de algunos edulcorantes como el sorbitol (en caramelos, chicles, etc.) puede producir diarrea.
Aspectos importantes del etiquetaje
Los edulcorantes deben figurar como ingredientes en la etiqueta de los productos elaborados. Deberían rechazarse todos los “alimentos de régimen” que no estén correctamente etiquetados.
Hay que tener en cuenta que es posible que alimentos etiquetados con expresiones
del tipo “sin azúcar añadido, tolerado para diabéticos” contengan edulcorantes naturales que aumenten el azúcar en sangre.
Algunos productos de pastelería o de chocolate o helados denominados “dietéticos” han sido modificados en el tipo o cantidad de azúcares pero continúan aportando similar cantidad de grasas, generalmente poco saludables.
Actividad física y diabetes
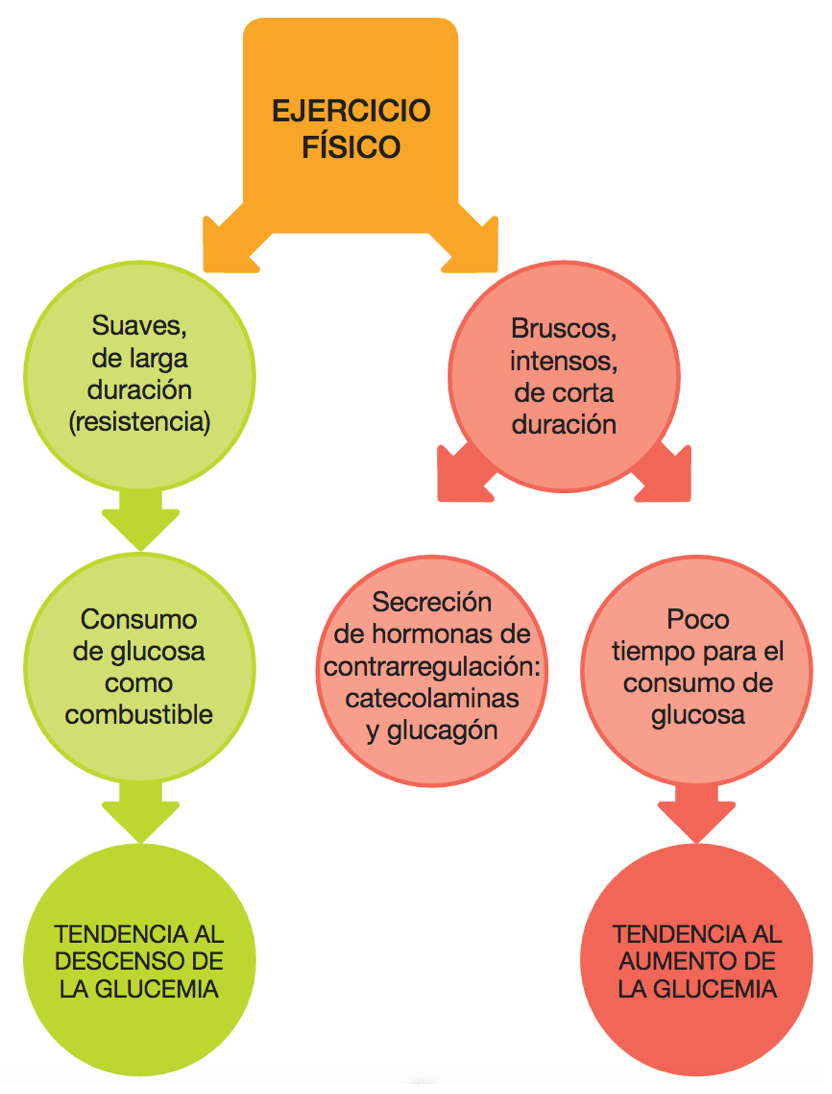
 El ejercicio físico constituye uno de los pilares fundamentales en el tratamiento de la diabetes, junto con la alimentación, el tratamiento farmacológico y la educación sanitaria. La actividad física es muy recomendable para todos, pero es especialmente útil para las personas con diabetes. Ahora bien, debe realizarse de forma controlada, prestando especial atención en los momentos de complicaciones o descontrol de la enfermedad.
El ejercicio físico constituye uno de los pilares fundamentales en el tratamiento de la diabetes, junto con la alimentación, el tratamiento farmacológico y la educación sanitaria. La actividad física es muy recomendable para todos, pero es especialmente útil para las personas con diabetes. Ahora bien, debe realizarse de forma controlada, prestando especial atención en los momentos de complicaciones o descontrol de la enfermedad.
Es necesario controlar todos los factores que pueden influir sobre la glucemia (especialmente la dieta y la medicación) y adaptarlos a la actividad física que va a realizarse. De este modo, se puede reducir el riesgo de sufrir descompensaciones de la diabetes.
- La práctica de ejercicio físico debe ser regular y estable en el tiempo
- Se recomienda hacer 150 minutos semanales de actividad física aeróbica y de intensidad moderada-intensa, repartida en 3 días por semana
- Es conveniente escoger el tipo de ejercicio a realizar en función de las preferencias personales, la condición física previa y otras enfermedades concomitantes.
¿Qué ocurre mientras una persona con diabetes realiza ejercicio?

Durante la práctica del ejercicio físico se produce un aumento del consumo del combustible por parte del músculo. En los primeros 30 minutos, el músculo utiliza la glucosa de sus propios depósitos, pero cuando éstos se agotan tiene que consumir glucosa de la sangre.
Consecuentemente, se establece un suministro continuo desde el hígado, que también produce glucosa, hasta la sangre y de la sangre al músculo. Si el ejercicio se prolonga y no existe más glucosa que utilizar, se obtiene combustible de las grasas.
¿Qué beneficios aporta el ejercicio a la persona con diabetes?
- Ayuda a mejorar el control de la diabetes.
- Favorece la pérdida de peso, debido al consumo de grasas por parte del músculo en actividad.
- Mejora la elasticidad muscular.
- Reduce la incidencia de enfermedades cardiovasculares.
- Proporciona una reducción de la dosis de insulina, si la práctica deportiva es regular.
- Tiene evidentes beneficios psíquicos, haciendo que la persona se sienta mejor.
¿Qué ejercicios son los más y menos recomendables?
Caminar o correr de forma suave unos 30-40 minutos, al menos 3 días por semana, sin realizar cambios de ritmo bruscos, es uno de los ejercicios más recomendables para la mayoría de las personas con diabetes.
Para saber si el ejercicio es el adecuado puede controlarse la intensidad midiendo nuestra frecuencia cardíaca. Lo idóneo es alcanzar el 60-70% de la frecuencia cardíaca máxima, calculada con la fórmula 220 menos la edad.
Los ejercicios y deportes que precisan de un esfuerzo mantenido (como los de resistencia o larga duración) utilizan preferentemente el metabolismo aeróbico y, por tanto, son los más adecuados, ya que no requieren un consumo brusco de energía (glucosa), como por ejemplo:
- Atletismo
- Ciclismo
- Natación
- Fútbol
- Tenis
- Golf
- Montañismo
Asimismo, también existen deportes desaconsejados para la persona con diabetes, ya que la aparición de una eventual hipoglucemia, una lesión vascular o un accidente, pueden aumentar su riesgo.
- Pesca submarina
- Deportes de motor
- Paracaidismo
- Boxeo
- Artes marciales
¿Cuáles son las estrategias para evitar la hipoglucemia o la cetosis durante la práctica de deporte?
- Realizar autocontrol de glucemia media hora antes de la práctica deportiva.
- Si es menor de 100 mg/dL: tomar un suplemento antes del ejercicio, como fruta, galletas o bebidas energéticas o posponer la práctica del ejercicio.
- Si está entre 100 mg/dL – 150mg/dL:se puede realizar ejercicio sin riesgo, pero controlando siempre la glucemia.
- Realizar autocontrol de cuerpos cetónicos si la glucosa es mayor de 250 mg/dL:A. Si es mayor de 250 mg/dL: posponer el ejercicio y realizar autocontrol de cuerpos cetónicos.
- Si es negativo: puede realizar ejercicio.
- Si es positivo: se desaconseja el ejercicio.
Si la diabetes es descontrolada (mayor de 300 mg/dL o hay cuerpos cetónicos en sangre): administrar insulina rápida y esperar unas dos horas. Después volver a realizar autocontrol de glucemia y cuerpos cetónicos en sangre.
- Disminuir la dosis de insulina antes del ejercicio físico, si es necesario.
- Administrar la insulina en un lugar distinto al que se vaya a ejercitar (Por ejemplo, no se debe poner la insulina en el muslo si se va a correr).
- Evitar el ejercicio físico en el momento del pico máximo de acción de la insulina. (Por ejemplo, si la glucemia es normal y se inyecta una insulina rápida, evitar que el pico máximo de ejercicio sea a las 1-2 horas).
- Tomar un suplemento de hidratos de carbono durante el ejercicio si éste es prolongado (cada 30 – 45 minutos).
- No olvidar que es esencial una buena hidratación.
- Aumentar la ingesta de alimentos (tipo pasta o hidratos de carbono de absorción lenta) hasta las 24 horas después de la actividad, dependiendo de la duración e intensidad, para evitar la hipoglucemia tardía inducida por el ejercicio.
- Aprender a reconocer las sensaciones del propio cuerpo ante las variaciones de la glucemia ocasionadas por el ejercicio.
DESCÁRGATE LA GUÍA PRÁCTICA SOBRE EJERCICIO FÍSICO Y DIABETES
La insulina
¿Qué es la insulina?
La insulina es una hormona que segregan las células beta del páncreas, principalmente como respuesta a la presencia de glucosa en sangre y, en menor grado, de otras sustancias contenidas en los alimentos.
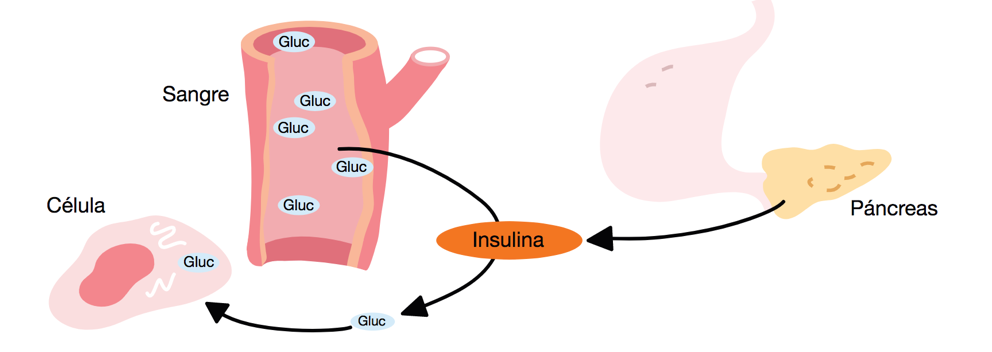
La acción de esta hormona es fundamental porque es la que permite que se aprovechen correctamente los alimentos. Es la máxima responsable de que la glucosa (y las proteínas y las grasas) entre dentro de las células de los tejidos periféricos (como el músculo, el hígado, etc.) donde será utilizada. Empleando un símil de la vida corriente, la insulina es la llave que permite abrir la puerta (células periféricas) para que entren los alimentos.
La insulina es una hormona imprescindible para la vida, por esto, siempre hay una secreción basal que garantiza unos niveles mínimos de la hormona. Estos niveles de insulina aumentan después de las comidas, para poder aprovechar los alimentos. La cantidad de insulina segregada depende del tipo de comida (cuantos más azúcares comamos, mayor secreción de insulina).
¿Cuáles son las características y tipos de insulina?
Las insulinas disponibles en el mercado suelen clasificarse según la duración de la acción de cada tipo de insulina (acción ultrarápida, rápida, intermedia y prolongada), lo que se denomina “la curva de la insulina”.
La insulina no puede administrarse por vía oral porqué se destruiría en el tubo digestivo. Así pues, debe administrarse a través de una inyección, habitualmente por vía subcutánea.
Es posible administrar un solo tipo de insulina o varias inyecciones según las necesidades de cada persona.
La insulina que está destinada a cubrir las necesidades constantes suele denominarse “insulina basal”, mientras que la insulina inyectada para reducir los picos de hiperglucemia se denomina “bolo”.
Es muy importante ajustar bien las dosis y el tipo de insulina con la ingesta de alimentos y la práctica de ejercicio, para evitar hipoglucemias y otras descompensaciones.
| TIPO DE INSULINA | INICIO | PICO | DURACIÓN |
| Insulinas de acción ultrarrápida (análogos rápidos) | 10 a 15 minuots | 1:30 a 2 horas | 3 a 4 horas |
| Insulina de acción rápida (regular) | 30 minutos | 2 a 4 horas | 6 a 7 horas |
| Insulina de acción intermedia (NPH) | 1 a 2 horas | 6 a 8 horas | 12 a 16 horas |
| Insulina de acción lenta (análogos basales) | 1 a 2 horas | Sin pico | 20 a 24 horas |
| Insulinas mixtas (Mezclas de distintas insulinas con distintas porciones | La curva de acción dependerá de la proporción de rápida-basal de cada mezcla | 10 a 16 horas | |
| Insulinas de acción ultralenta (insulina degludec) o Insulinas de acción prolongada | 2-3 días | No tiene pico | +42 horas |
En relación al tiempo que debe transcurrir entre la inyección de insulina y empezar a comer, las recomendaciones generales son las de la tabla adjunta, aunque en algunos casos es preciso personalizarlo. En caso de hipoglucemia previa a la ingesta, en primer lugar hay que resolver ésta y acortar el margen de tiempo.
| TIPO DE INSULINA | INTERVALO RECOMENDADO |
|---|---|
| NPH | 45-60 minutos |
| Rápida (Regular) | 20-30 minutos |
| Mezcla Rápida – NPH | 20-30 minutos |
| Análogos ultrarrápida | Sin espera |
| Análogos lenta | No relacionada con ingesta |
| Mezcla de análogos – NPH | Sin espera |
Conservación de la insulina
La insulina en uso se mantiene hasta un mes a temperatura ambiente (15-30ºC), alejada de la luz y del calor directo. Si la temperatura es más alta, se debe conservar en envases de corcho, neveras o termos portátiles. Recordar que la inyección de insulina fría puede ser dolorosa. La insulina de reserva debe guardarse en la nevera, aunque si se congela hay que desecharla. Al iniciar un envase nuevo se aconseja revisar la fecha de caducidad. Cuando se viaja, la insulina ha de formar parte del equipaje de mano para evitar problemas, entre otros los derivados de la pérdida de maletas.
¿Dónde se inyecta la insulina?
La insulina en uso se mantiene hasta un mes a temperatura ambiente (15-30ºC), alejada de la luz y del calor directo. Si la temperatura es más alta, se debe conservar en envases de corcho, neveras o termos portátiles. Recordar que la inyección de insulina fría puede ser dolorosa. La insulina de reserva debe guardarse en la nevera, aunque si se congela hay que desecharla. Al iniciar un envase nuevo se aconseja revisar la fecha de caducidad. Cuando se viaja, la insulina ha de formar parte del equipaje de mano para evitar problemas, entre otros los derivados de la pérdida de maletas.
Los lugares más habituales se muestran en el dibujo y deben usarse de forma rotatoria. Es importante recordar que el ejercicio físico en una zona determinada aumenta la velocidad de absorción.

Se recomienda la inyección perpendicular al cuerpo, con agujas entre 5 y 8 mm. De longitud, tensando la piel. En algunos casos, no obstante, puede ser útil hacer un pellizco de piel y usar otras longitudes de aguja. En los dibujos adjuntos se indicarán las mejores características para cada persona.
Procedimiento recomendado de la inyección con viales de insulina
- Lavar las manos.
- Si la insulina es turbia mezclar hasta que sea uniforme.Introducir en el vial de insulina, la cantidad de aire equivalente de la dosis pautada y un poco más.
- Dar la vuelta al vial sin retirar la aguja.
- Sacar algo más de la insulina pautada.
- Retirar la aguja del vial.
- Colocando la jeringa a la altura de los ojos, eliminar el aire y ajustar la dosis.Inyectar.
- Retirar la aguja sin frotar.
Si se usan dos tipos de insulina mezclados en la misma jeringa se sigue la técnica antes descrita, pero introduciendo aire en ambos viales. Es importante cargar en primer lugar la insulina rápida (transparente), purgar y posteriormente introducir la lenta (turbia).
Procedimiento de la inyección con “plumas”
- Lavar las manos.
- Si la insulina es turbia, mezclar hasta que el líquido presente un aspecto uniforme.
- Enroscar la aguja.
- Poner la “pluma” en posición vertical, con la aguja hacia arriba; comprobar que salen unas gotitas de insulina.
- Cargar la dosis indicada.Inyectar la insulina y mantener presionado el botón de inyección mientras cuenta hasta 10 muy lentamente.
- Retirar la aguja sin frotar.
- Con el capuchón exterior grande desenroscar la aguja y sustituirla si es preciso.
- Una técnica de inyección apropiada contribuye a mejorar el control de la diabetes.
Recuerda que una técnica de inyección apropiada contribuye a mejorar el control de la diabetes. Aunque nunca debemos olvidar la importancia que la dieta y la actividad física tiene para dicho control.
Tratamiento con inyección múltiple de insulina
Lamentablemente, las pautas clásicas de insulina suelen tener inconvenientes como exigir rigidez en los horarios y, asociarse, a menudo a glucosa elevada en ayunas y/o a hipoglucemias nocturnas. El desarrollo de nuevas insulinas conocidas como análogos de insulina, y el perfeccionamiento de los sistemas de autoanálisis, han facilitado la progresiva difusión de este tipo de tratamientos.
Los tratamientos con inyección múltiple de insulina tratan de imitar la secreción natural de insulina mediante la combinación de análogos de acción lenta o “insulina para vivir” y de acción corta también llamada ultrarrápida o “insulina para comer”. Los análogos de acción lenta se inyectan una o dos veces al día y los de acción ultrarrápida en cada comida no pudiendo mezclarse ambas en la misma jeringa.
El tratamiento con análogos combinados en inyección múltiple facilita adaptación a horarios variables, disminuye el riesgo de hipoglucemia nocturna y suele mejorar la glucosa en ayunas.
Para que el tratamiento con inyección múltiple sea eficaz se requiere:
- Autoanálisis frecuente.
- Manejo adecuado de cantidades y tipos de alimentos.
- Equipo de atención sanitaria con experiencia.
- Compromiso firme entre la persona con diabetes y los profesionales que le atienden.
El análogo de acción lenta suele constituir el 45-50% de la dosis total de insulina (en una sola dosis o en dos inyecciones separadas unas 12 horas) y el análogo de acción corta el 55-50% restante, repartido en las distintas comidas.
Ejemplo: Una persona que precise 52 un. diarias de insulina podría utilizar 24 un. de análogo de acción prolongada al acostarse y del análogo de acción corta 8 un. en el desayuno, 10 un. en la comida y 10 un. en la cena.
Ajuste de dosis
Suele hacerse del siguiente modo:
Análogos de acción lenta
- En el caso de análogo de acción lenta una inyección al día, la glucosa en ayunas condiciona la dosis. Se ajusta habitualmente de una en una o de dos en dos unidades.
- En el caso de análogo de acción lenta dos inyecciones al día, la glucosa previa a la inyección condiciona la dosis. Se ajusta habitualmente de 1 en 1 unidades.
Análogos de acción corta
- Las dosis dependen del resultado de la glucemia capilar previa a cada comida y de las cantidades y tipo de hidratos de carbono que se va a tomar.
- El índice de sensibilidad constituye una buena ayuda para una aproximación más eficaz al ajuste.
- El índice de sensibilidad refleja la capacidad que tiene una unidad de insulina para modificar los niveles de glucosa en cada persona. El índice de sensibilidad se calcula dividiendo la cifra de 1.800 (fija) por la dosis total de insulina que se precisa en 24 horas.
Ejemplo: Para una dosis total 60 unidades diarias Índice de sensibilidad = 1.800/60 = 30 es el rango de glucemia que modificará 1 un. de insulina o análogo de acción corta. Así, si una persona al encontrarse a 120 mg/dL de glucemia precisa 10 un. de insulina, cuando se encuentre: a 90 mg/dL deberá inyectarse 9 un, a 150 mg/dL 11 un, a 180 mg/dL 12 un, etc.
Infusor subcutáneo: bomba de insulina
Es un recurso terapéutico para el tratamiento de las personas que precisan insulina. Pretende conseguir un control óptimo de la glucosa mediante un sistema complejo que imita la secreción del páncreas de las personas sin diabetes. En este sentido es, con algunas diferencias, una alternativa al tratamiento con inyección múltiple de insulina.
Es un aparato externo al organismo que consta de:
- Depósito de insulina con un émbolo de precisión (a).
- Microprocesador al que se le dan las instrucciones (dosis y momento), que se alimenta con pilas (b).
- Catéter de conexión entre la bomba y la piel (c).
- Cánula de inserción subcutánea (d) que se sujeta con apósito adhesivo, habitualmente en el abdomen.
- Pantalla con información (e) que incluye alarmas que alertan sobre un mal funcionamiento del sistema (obstrucción del catéter, baja reserva de insulina, de batería…).
Su tamaño es parecido a una cinta de casete con un grosor aproximado de 2 cm. y peso de alrededor de 300 g.
La insulina se administra en dos modalidades:
Continua (o basal)
Cubre las necesidades basales de insulina. Se programa según los requerimientos de cada persona. Puede ser constante a lo largo de todo el día o, si se precisa, variable en distintos períodos del día y la noche.
Dosis complementarias (o bolos)
Cubre las necesidades de insulina debidas a la ingestión de alimentos. Las dosis las decide el usuario en función del resultado de los autoanálisis de glucosa de antes de cada comida y de la cantidad de hidratos de carbono.
El infusor se carga con insulinas de acción rápida. Puede usarse de forma permanente o sólo durante la noche, combinada en este caso con inyecciones convencionales durante el día. También puede desconectarse de forma temporal para realizar algunas actividades, como p. ej.: Natación.
Es importante recordar que un infusor no es un páncreas artificial, ya que no mide la glucemia capilar ni modifica las dosis de insulina por sí sólo.
Ventajas
- Flexibilidad para adaptar la insulina a las modificaciones de la alimentación y el ejercicio.
- Más libertad en la organización de las actividades cotidianas y adaptación a situaciones imprevistas.
- Disminución de la frecuencia y gravedad de las hipoglucemias (nocturnas o diurnas inadvertidas).
- Disminución de las oscilaciones de la glucosa a lo largo del día
- Disminución en la frecuencia de pinchazos
Desventajas
- Posibilidad de cetoacidosis por interrupción del flujo de insulina (desconexión u obstrucción del catéter, fallo electrónico, etc.)
- Infecciones locales en el punto de inyección del catéter.
- Estéticas.
Requisitos para su utilización
En relación con el usuario es preciso que:
- Tenga una actitud favorable al control metabólico estricto y las exigencias que esto comporta.
- Supere el posible temor a la dependencia de un aparato.
- Disponga de capacidad de aprendizaje, ya que se requieren conocimientos y habilidades para su manejo.
- Observe las medidas de higiene habituales sobre las zonas de inyección, para prevenir infecciones y manipule cuidadosamente el material.
- Practique un mínimo de cuatro controles de glucemia capilar por día.
El servicio sanitario ofrecerá:
- Un equipo multidisciplinar específicamente entrenado con dedicación suficiente para enseñar al usuario y sus familiares:
- El manejo del aparato
- La medida de los hidratos de carbono de la alimentación
- Los ajustes de las dosis de insulina
- Una dedicación y apoyo intensivos durante el período de prueba previo a la decisión final.
- Atención continuada (presencial o telefónica) las 24 horas.
- Respuesta a las situaciones de emergencia, tanto clínicas (descompensación) como técnicas (recambio de material).
Indicaciones más habituales:
- En la planificación del embarazo y durante el mismo.
- Hipoglucemias inadvertidas o nocturnas graves.
- Dificultad para obtener buen control metabólico con tratamiento convencional intensivo.
- Horarios erráticos que dificultan el tratamiento estándar.
- Elevada sensibilidad a la insulina (necesidades muy bajas) en la diabetes tipo 1.
Limitaciones
La necesidad de cumplir los requisitos mencionados constituye una importante limitación al uso de los infusores, además de otras de índole económico. Debe tenerse en cuenta que el coste del tratamiento es, por ahora, más del doble que el convencional.
Tratamiento oral de la diabetes tipo 2

Los objetivos del tratamiento de la diabetes pueden resumirse en tres:
- 1. Mejorar la calidad de vida (sobre todo evitando las hipoglucemias)
- 2. Prevenir complicaciones
- 3. Reducir la mortalidad
¿Cuál es el tratamiento farmacológico inicial de personas con diabetes que no alcanzan criterios de control glucémico adecuados con dieta y ejercicio?
Si tras un periodo de al menos 3-6 meses con medidas no farmacológicas no se consigue un adecuado control glucémico, se debe plantear el inicio de tratamiento farmacológico. Los tratamientos hipoglucemiantes deben prescribirse con un período de prueba y supervisar su respuesta, usando como medida de eficacia la HbA1c.
Se recomienda utilizar metformina como primera opción de tratamiento oral para pacientes con DM 2 en pacientes obesos y no obesos. Aunque, según la ficha técnica, el uso de metformina está contraindicado en pacientes con filtrado glomerular (FG) menor de 60 ml/min, su uso parece seguro en pacientes con filtrado glomerular entre 30-60 ml/min, aunque entre 30-45 ml/min se recomienda disminuir la dosis
Las sulfonilureas están indicadas cuando metformina no se tolera o está contraindicada. Producen aumento de peso. Gliclazida y glimepirida tienen menor riesgo de hipoglucemia grave y son de toma única diaria, por lo que son una elección adecuada en ancianos o para facilitar el cumplimiento. Glibenclamida tiene un mayor riesgo de hipoglucemia. Actualmente su uso no esta muy extendido.
Repaglinida puede ser una alternativa a las sulfonilureas en pacientes con comidas irregulares u omitidas, y en insuficiencia renal.
Pioglitazona no es un fármaco de primera elección. Mejora el control glucémico (HbA1c), pero aumenta el riesgo de insuficiencia cardiaca, de fracturas y posiblemente de cáncer de vejiga. Se puede utilizar en insuficiencia renal.
Los inhibidores de la DPP-4 (i-DPP-4) (vildagliptina, sitagliptina, saxagliptina, linagliptina, alogliptina). Mejoran el control glucémico sin producir hipoglucemia y tienen un efecto neutro sobre el peso, se pueden utilizar en insuficiencia renal (con FG 30-60 ml/min), con ajuste de dosis (no es necesario con la linagliptina).
Los análogos del GLP-1 (exenatida, liraglutida, lixisenatida) se administran vía subcutánea . Una de sus grandes ventajas es que ayudan a disminuir peso